Плоскоклітинний рак легенів є одним із видів раку легенів, який особливо сильно пов’язаний із впливом тютюнового диму, тому найчастіше зустрічається у курців, але також і у людей, які зазнають впливу тютюнового диму. Варто з’ясувати, якими є його симптоми, методи лікування та прогноз.
Зміст
- Плоскоклітинний рак легені: симптоми
- Плоскоклітинний рак легені: фактори ризику
- Плоскоклітинний рак легені: діагностика
- Плоскоклітинний рак легенів: стадія
- Плоскоклітинний рак легені: лікування
- Плоскоклітинний рак легені: розвиток захворювання та варіанти лікування
- Плоскоклітинний рак легені: прогноз
Плоскоклітинний рак легені становить приблизно 30% усіх пухлин цього органу. Цей рак належить до групи раку легенів, але його відправною точкою є змінені клітини нижніх дихальних шляхів - бронхів.
Плоскоклітинний рак легені належить до групи недрібноклітинних карцином, які становлять більшість випадків раку легенів (понад 80%), інші типи раку легенів - це дрібноклітинні карциноми, метастази з інших органів та інші рідкісні пухлини, наприклад саркоми.
Дрібноклітинний рак легенів - це рак, виникнення якого особливо сильно пов'язане з курінням, і відмова від куріння значно зменшує ризик зараження хворобою.
Рак легенів є першою причиною смерті серед пухлинних захворювань, і, відповідно до спостережуваних тенденцій, такий стан речей буде залишатися таким протягом багатьох років, крім того, той факт, що кількість жінок, що страждають цим раком, стає тривожним явищем.
Небезпекою раку легенів є відсутність ранніх симптомів та відсутність ефективних скринінгових тестів.
Незалежно від стадії прогресування, лікування цього раку проводиться, але залежно від стадії прогресування цілі терапії різняться.
Якщо це можливо, шукають лікування, якщо процес дуже просунутий, можна зрозуміти лише паліативне лікування, оскільки на просунутій стадії ефективність відомих нам методів лікування низька.
Надія на покращення результатів лікування раку легенів лежить на молекулярно націлених препаратах, які в даний час інтенсивно досліджуються і повільно впроваджуються в терапію, можливо, вони стануть обраним методом лікування в майбутньому і дозволять ефективно боротися з цією хворобою.
Плоскоклітинний рак легені: симптоми
На жаль, рак легенів на ранніх стадіях зазвичай не викликає симптомів, і немає високоефективних, легко доступних методів скринінгу для цього типу раку. Ось чому так важливо уникати впливу факторів, що спричиняють розвиток цієї хвороби - насамперед відмови від куріння.
Якщо симптоми вже з’являються, найчастіше зустрічається сухий кашель, а у курців його характер змінюється - він стає більш інтенсивним або з’являється в інший час доби. Крім того, воно може супроводжуватися задишкою, болем у грудях, а при запущених формах - кровохарканням.
Періодична пневмонія є менш поширеним симптомом, особливо якщо вона виникає в одній і тій же ділянці органу. Вони спричинені пошкодженням захисних механізмів організму внаслідок триваючого процесу проліферації - порушена імунна система та механізми, що очищають дихальні шляхи, що сприяє розмноженню бактерій.
Інші симптоми раку легенів зустрічаються рідко, і зазвичай у запущених випадках цими незвичними симптомами є:
- так званий синдром верхньої порожнистої вени, що проявляється набряком, почервонінням обличчя та шиї, почервонінням кон’юнктиви та набряками рук. Рідше спостерігаються головні болі та запаморочення
- біль у плечі
- Синдром Горнера, спричинений пошкодженням нервових волокон, що йдуть до очей
- порушення серцевого ритму, якщо інфільтрація стосується серця
- осиплість голосу в результаті паралічу гортанного нерва
- рідина в плевральній порожнині
- Легеневий ателектаз, тобто зменшення аерації паренхіми
Якщо виникає будь-який із цих симптомів, і відсутні симптоми, що вказують на респіраторне захворювання, діагностика починається з пошуку інших причин, оскільки ймовірність цього новоутворення низька.
Найчастіше вищезазначені нездужання виникають у запущеній стадії, коли інші симптоми вже призвели до діагностики.
Якщо плоскоклітинний рак легенів знаходиться на запущеній стадії, також з’являється втрата ваги та слабкість, це пізні симптоми, подібні до тих, що викликані метастазами, напр.
- біль у кістках та так звані патологічні переломи, що виникають при метастазах у кістці
- головний біль, судоми, порушення рівноваги та зміни поведінки в результаті метастазів у центральну нервову систему
- епігастральний біль, нудота, жовтяниця, якщо в печінці з’являються метастази
У процесі плоскоклітинного новоутворення так звані паранеопластичні синдроми, спричинені секрецією гормонами або подібними до них речовинами пухлини, які впливають на метаболізм системи, можуть з’являтися вкрай рідко. До них належать, наприклад:
- Синдром Кушинга
- карциноїдний синдром
- надлишок кальцію
- невропатії
- шкірні зміни
- венозний тромбоз
- анемія
Плоскоклітинний рак легені: фактори ризику
Як зазначалося у вступі, найважливішим фактором ризику плоскоклітинного раку легенів є куріння, воно залежить від періоду куріння, інтенсивності та віку звикання, збільшуючи ймовірність захворювання навіть у кілька десятків разів.
Тютюновий дим містить багато речовин із доведеною канцерогенністю, і вміст нікотину не впливає на ймовірність захворіти, а також не існує "безпечної" кількості або тривалості куріння.
Люди, які кинули палити, мають менший ризик заразитися цією хворобою, але після багатьох років без куріння все ще вищі, ніж у тих, хто ніколи не курив.
Пасивне куріння також є небезпечним, підраховано, що навіть половина людей, які не курили активно і розвинули плоскоклітинний рак, зазнали впливу тютюнового диму.
Вплив так званих електронних сигарет на рак легенів наразі невідомий - вони занадто коротко доступні, щоб робити висновки про їх вплив на здоров'я.
Інші фактори ризику раку легенів набагато менш важливі і включають: генетичну схильність, вплив іонізуючого випромінювання (променева терапія), вплив азбесту та важких металів.
Плоскоклітинний рак легені: діагностика
Симптоми, подібні до раку легенів, можуть включати:
- доброякісні пухлини
- абсцес легені
- туберкульоз
- саркоїдоз
- але також метастазування пухлини з інших органів
Для того, щоб поставити певний діагноз, необхідно провести кілька додаткових обстежень.
У разі виправданих підозр на рак легенів необхідна розширена діагностика для виявлення або виключення цього раку. Починається з проведення рентгенографії грудної клітки у двох проекціях, тобто передній та бічній, може виявляти саму пухлину або непрямі ознаки, які можуть вказувати на неї, наприклад
- збільшення лімфатичних вузлів
- рідина в плевральній порожнині
- я не здамся
- іноді кісткові метастази
Коли на рентгені з’являються тривожні зміни, кожен лікар загальної практики повинен направити пацієнта до фахівця.
Хоча іноді ураження невидиме на знімку, тоді, якщо симптоми зберігаються, фахівець призначить подальші тести, наприклад, комп’ютерну томографію, бронхоскопію, що дозволяє безпосередньо візуально оглянути гортань, трахею та бронхи, або торакоскопію, яка дозволяє побачити легені та ціле. плевральна порожнина.
Під час цих тестів ви можете негайно взяти зразки тканин для гістопатологічного дослідження, яке визначить, злоякісні ушкодження чи ні. Рак займає багато часу, і його можна перемогти, коли боротьба розпочнеться рано.
На жаль, правильне рентгенівське зображення не виключає виникнення новоутворення зі 100% достовірністю.
Ще одним корисним тестом є томографія грудної клітки.
Так звана томографія з низькими дозами корисна для діагностики підозри на рак, тоді як «стандартна» комп’ютерна томографія в першу чергу використовується для оцінки прогресування захворювання: розміру пухлини, інфільтрації сусідніх структур та наявності метастазів у лімфатичних вузлах.
ПЕТ грає подібну роль, він дозволяє виявити невеликі метастази в лімфатичні вузли та можливі метастази поза грудною кліткою, крім того, це обстеження необхідне при плануванні лікування - як в рамках хірургічного втручання, так і в результаті променевої терапії.
Магнітно-резонансна томографія використовується рідше в діагностиці.
Після візуалізаційних тестів наступним етапом діагностики є отримання матеріалу для цитологічного та клітинного дослідження.
При дрібноклітинному раку легенів він найчастіше розташовується навколо хілуму легені - місця, де бронх потрапляє в легені. Це місце полегшує отримання клітинного матеріалу за допомогою бронхоскопії, тобто бронхоскопії, виконаної через ніс або рот, це обстеження дозволяє оцінити ступінь пухлини, взяти проби для дослідження або провести ендобронхіальне ультразвукове дослідження лімфатичних вузлів.
Якщо цей метод збору матеріалу неефективний, проводять біопсію пухлини через чреспищеводний огляд.
Інші методи: дослідження мокротиння (рідко ефективне), медіастиноскопія, тобто медіастиноскопія, і торакотомія, тобто збір матеріалу після розкриття грудної клітини.
Перед початком лікування пухлинні клітини необхідно зібрати та дослідити мікроскопічно, оскільки від цього залежить подальше лікування.
Визначення онкомаркерів у крові не має клінічного значення на стадії діагностики.
В останні роки молекулярна діагностика набуває дедалі більшого значення, надаючи можливість індивідуального підбору лікування залежно від профілю мутації раку даного пацієнта. Він включає оцінку ДНК клітин пухлини, це виконується як наступний крок після цитологічного дослідження, якщо виявлені певні мутації, можна включити препарати, що блокують сигнальні шляхи, пошкоджені цими аномальними генами.
Плоскоклітинний рак легенів: стадія
Існує 4 основні стадії раку легенів:
I ° - пухлина, приурочена до легеневої паренхіми
II ° - пухлина, приурочена до легеневої паренхіми з метастазами в лімфатичні вузли
III ° - пухлина, інфільтрує структури середостіння, хребта або утворює множинні метастази в лімфатичні вузли
IV ° - поширення на віддалені органи
Постановка оцінюється на підставі вищезазначених візуалізаційних досліджень, особливо комп’ютерної томографії грудної клітки з контрастом.
Крім того, корисні резонанс головного мозку або томографія та сцинтиграфія кісток для того, щоб виключити наявність метастазів у пацієнтів із підозрою на метастази в цих органах. Лімфатичні вузли оцінюються на підставі ПЕТ-дослідження або біопсії.
Плоскоклітинний рак легені: лікування
Доведено, що цей тип новоутворень не дуже сприйнятливий до хіміотерапії, і рішення про метод лікування приймається медичною консультацією після оцінки тяжкості захворювання та загального стану пацієнта.
На ранніх стадіях методом вибору є хірургічне втручання з видаленням частки, дуже рідко всієї легені та регіонарних лімфатичних вузлів.
У більш запущених випадках може застосовуватися хірургічна операція, якій передує хіміотерапія. Іншим методом терапії є так звана комбінована терапія, це поєднання двох методик з числа:
- операції
- радіотерапія
- хіміотерапія
Найчастіше використовувані:
- передопераційна променева терапія, іноді разом із хіміотерапією,
- післяопераційна променева терапія, якщо немає впевненості, що пухлина буде видалена під час операції
- передопераційна хіміотерапія для зменшення тяжкості захворювання та збільшення шансів на повне видалення пухлини
- післяопераційна хіміотерапія
Іншим важливим методом лікування дрібноклітинного раку легенів є променева терапія, вона застосовується у людей, яких неможливо оперувати через прогресування раку або наявність протипоказань до операції. Види променевої терапії:
- радикальний - якщо пухлина обмежена, метастазів немає, мета - вилікувати
- стереотаксичний - на самих ранніх стадіях новоутворення, якщо операція протипоказана
- паліативні - спрямовані на зменшення симптомів на найбільш запущених стадіях захворювання
Ендобронхіальне лікування застосовується рідко, воно полягає у: доставці радіоактивного матеріалу - брахітерапії, тобто безпосередньому опроміненні вогнищ ураження, фототерапії або розширенні дихальних шляхів - стентування.
При плоскоклітинному раку легенів хіміотерапія застосовується виключно, найчастіше при лікуванні запущеного захворювання для зменшення симптомів.
Нещодавно ми також провели цілеспрямовану терапію, молекулярно спрямовану на ті зміни клітинного метаболізму, які відповідають за розвиток раку.
При плоскоклітинному раку легені застосовуються так звані інгібітори тирезинкінази рецептора епідермального фактора росту людини - ерлотиніб, гефітиніб, афатиніб, озимертініб, а також моноклональні антитіла: атезолізумаб, нівлелумаб.
Плоскоклітинний рак легені: розвиток захворювання та варіанти лікування
На підставі спеціалізованих досліджень прогресування новоутворення визначається більш детально шляхом розподілу ступенів на наступні категорії або використання детальної класифікації TNM. Оцінка прогресування захворювання є основою для планування його терапії та вибору відповідного лікування.
Хірургічне лікування з метою видалення всієї маси пухлини проводиться на 1 і 2 стадіях, іноді з хіміотерапією.
На менш запущених стадіях 3 ступеня лікування починається з хіміотерапії з подальшим хірургічним втручанням. Поглиблені 3 і 4 ступені є найбільш важкими формами захворювання, в таких випадках проводиться лікування променевою або променевою терапією та хіміотерапією.
Плоскоклітинний рак легені: прогноз
Прогноз багато в чому залежить від первинної стадії захворювання (розмір, локалізація, інфільтрація, наявність метастазів у вузлах та інших органах), а також вік, стать та молекулярні особливості новоутворення.
Вважається, що на 1 і 2 стадіях можна зцілити понад 50% пацієнтів, тоді як на 3 і 4 стадіях лише менше 15%. Поява віддалених метастазів погіршує прогноз, але, звичайно, це не виключає подальшого лікування (найчастіше це хіміотерапія).
На жаль, прогноз раку легенів дуже поганий, головним чином через пізнє виявлення пухлини, що, в свою чергу, пов'язано з відсутністю ранніх симптомів та ефективних скринінгових тестів.
Вважається, що лише близько 10% пацієнтів можуть вилікувати плоскоклітинний рак, і хірургічне лікування успішне менш ніж у 20% пацієнтів.
Через такий поганий прогноз необхідно зменшити фактори ризику захворювання, перш за все кинути палити.
Рекомендована стаття:
Рак легенів - причини, симптоми, діагностика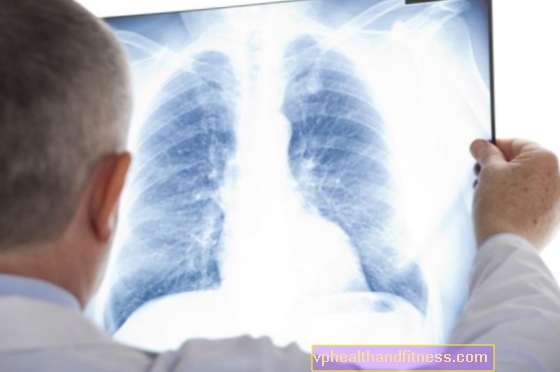





-w-gorzkich-pestkach-moreli-na-raka-porada-eksperta.jpg)











-budowa-rola-choroby.jpg)